新型コロナウイルス感染症制御における「換気」に関して
| 白井 克彦 | 元 早稲田大学 総長 |
| 古谷 誠章 | 早稲田大学建築学科 教授 |
| 田辺 新一 | 早稲田大学建築学科 教授 |
| COI: | 未確認 |
- 新型コロナウイルス(SARS-CoV-2)感染症(COVID-19)の主な感染経路は接触感染,飛沫感染である。しかしながら、換気の不十分な空間において,空気中のウイルス濃度が高くなることがあり,感染のリスクが生じる可能性が指摘されており、実際感染している事例も報告されている。有名な例では広州のレストランで、3家族10人が空調の流れに沿って感染した例がある。
- ある論文によると3つの「密」の重なる空間の感染者は18.7倍、感染を引き起こすとされている。従って,これらの空間における換気対策は無視できない。
- 換気方式に関しては、厚生労働省の発表に基づくと、オフィスや商業施設では一人当たり 30m3/h の換気量が確保されていれば、感染を確実に予防できるとはいえないものの、換気の悪い密閉空間には当たらないとしている。各職場での具体的な対策は下記のリンクを参考にしてほしい。
- 厚生労働省:商業施設等における「換気の悪い密閉空間」を改善するための換気について(2020年3月30日)
- 換気は、通常の窓を開けた換気、機械換気を利用した換気を用いるか、フィルタ式の空気清浄機を用いることが勧められる。なお、通常の家庭用エアコンやパッケージエアコンは空気を循環させるだけで、換気を行っていないことは注意が必要である。他、一般的なポータブル空気清浄機による空気浄化では、効果は不十分な可能性がある。
- なお、SARS-CoV-2がエアロゾル化した後、空中での生存時間は数時間程度と報告されている。他、SARS-CoV-2は、プラスチックの表面、ステンレスの表面では2~3日間、ボール紙の表面では24時間、銅の表面では4時間程度生存するとの報告がある。
感染経路
新型コロナウイルス(SARS-CoV-2)感染症(COVID-19)の主な感染経路は接触感染,飛沫感染である【図表1】。しかしながら、換気の不十分な空間において,空気中のウイルス濃度が高くなることがあり,感染のリスクが生じる可能性が指摘されている。3つの「密」(密閉空間・密集場所・密接場面)が重なる場では同様のリスクが生じる可能性があると集団感染の事例から厚生労働省専門家会議が分析している[1]。
| 図表1 |
| 感染経路 |
| 飛沫感染、空気感染、接触感染の3ルートがある(早稲田大学田辺研究室) |
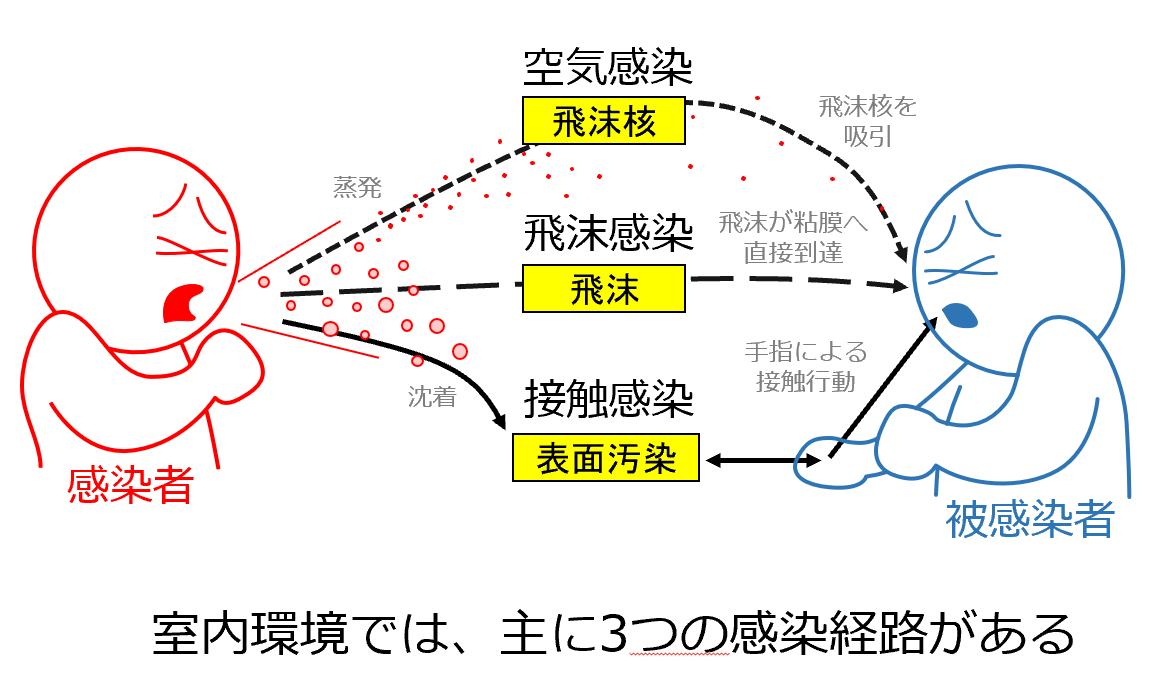 |
根拠となった論文によると3つの「密」の重なる空間の感染者は18.7倍感染させやすいと指摘している[2]。従って,これらの空間における換気対策は無視できない。
WHO(世界保健機関)は、SARS-CoV-2感染症(COVID-19)では,空気感染は起きていないとしているものの,厚生労働省専門家会議が換気の必要性を示したことから,工学系専門学会から緊急会長談話が発表され,その後も継続して情報が発信されている。これらの情報は、参考文献に示す。
また、空気感染に関しては様々な意見が国際的にある[3]。
飛沫の大きさ
SARS-CoV-2の大きさは、0.050–0.2 μmと報告されている。また、武漢での感染状況は[4]に詳しい。
エアロゾルとは分野によって定義が異なっているが、日本エアロゾル学会では、気体中に浮遊する微小な液体または固体の粒子と周囲の気体の混合体をエアロゾル(aerosol)と定義している。粒径については、0.001μm程度から花粉のような100μm程度まで非常に広い範囲である。
SARS-CoV-2は、咳、くしゃみ、会話時などに発生する飛沫の中に含まれて空気中に出る。発生するエアロゾルの大きさは、0.25μmから数mm程度である。大きな飛沫は遠くまで飛ばず、沈降してしまうため、距離が離れていれば飛沫感染リスクを低減できる。水分が蒸発してサイズが5μm以下となったものを飛沫核と呼ぶ。この飛沫核や小さな飛沫は一定時間空気中に漂う。
インフルエンザ患者で咳一回当たり 75,400個/咳、快復後は咳一回当たり 52,200 個/咳の粒子が含まれていたという報告もある[5]。
| 図表2 |
| 顔面粘膜への飛沫付着量、飛沫付着数の分布 |
| 咳マシン(感染者)とサーマルマネキン(被感染者)を想定して人工的な咳を発生させ飛沫付着量に関する実験を行った。顔面粘膜には90cm離れれば非常に少なく、120cm離れればほぼゼロになる。口から30cm、90cm下の面での飛沫付着量は120cm離れるとほぼゼロになる。下ほど少なくなるのは、飛沫が蒸発して飛沫核になるため。飛沫核は空気中に浮遊する。相対湿度が低い場合は飛沫付着量が少なくなるが、これは飛沫核として空気中に漂う量が多くなることを示す(早稲田大学田辺研究室実験から)[6]。 |
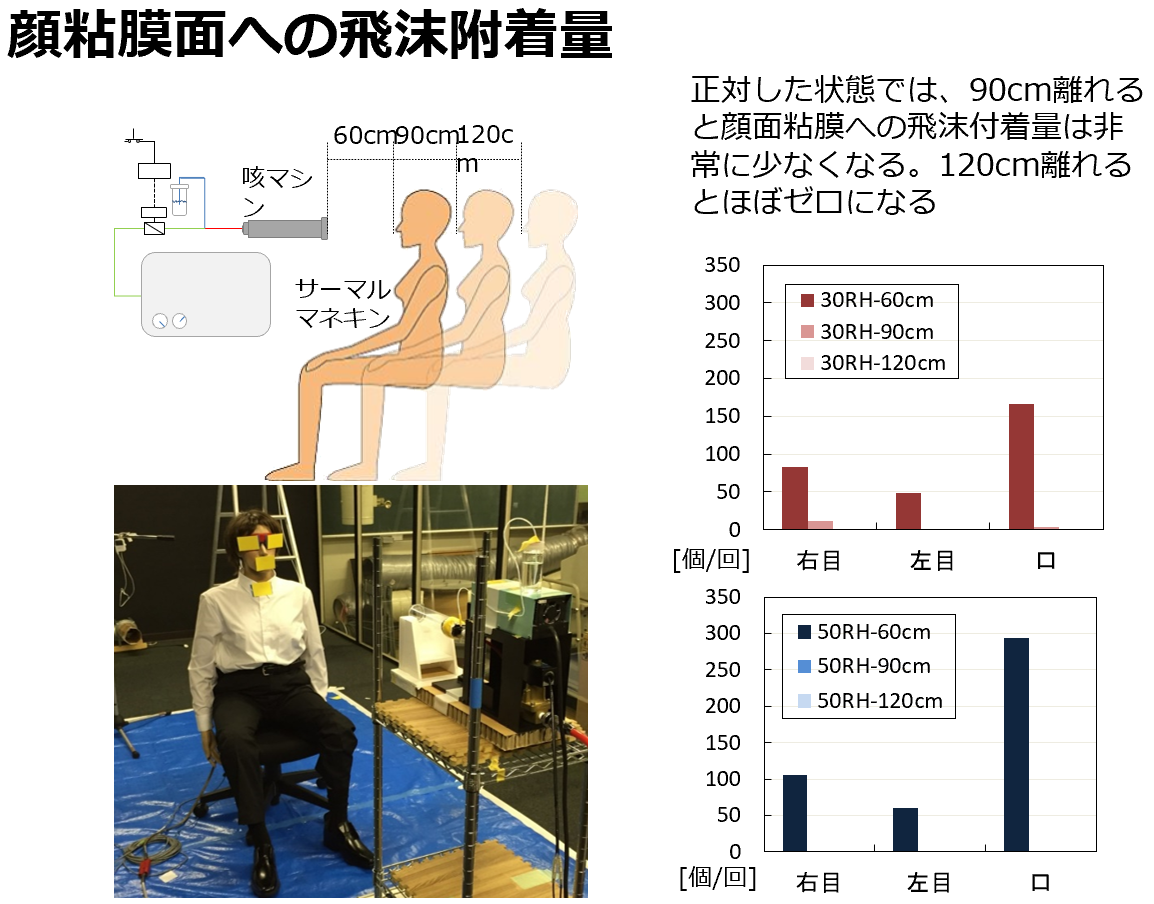 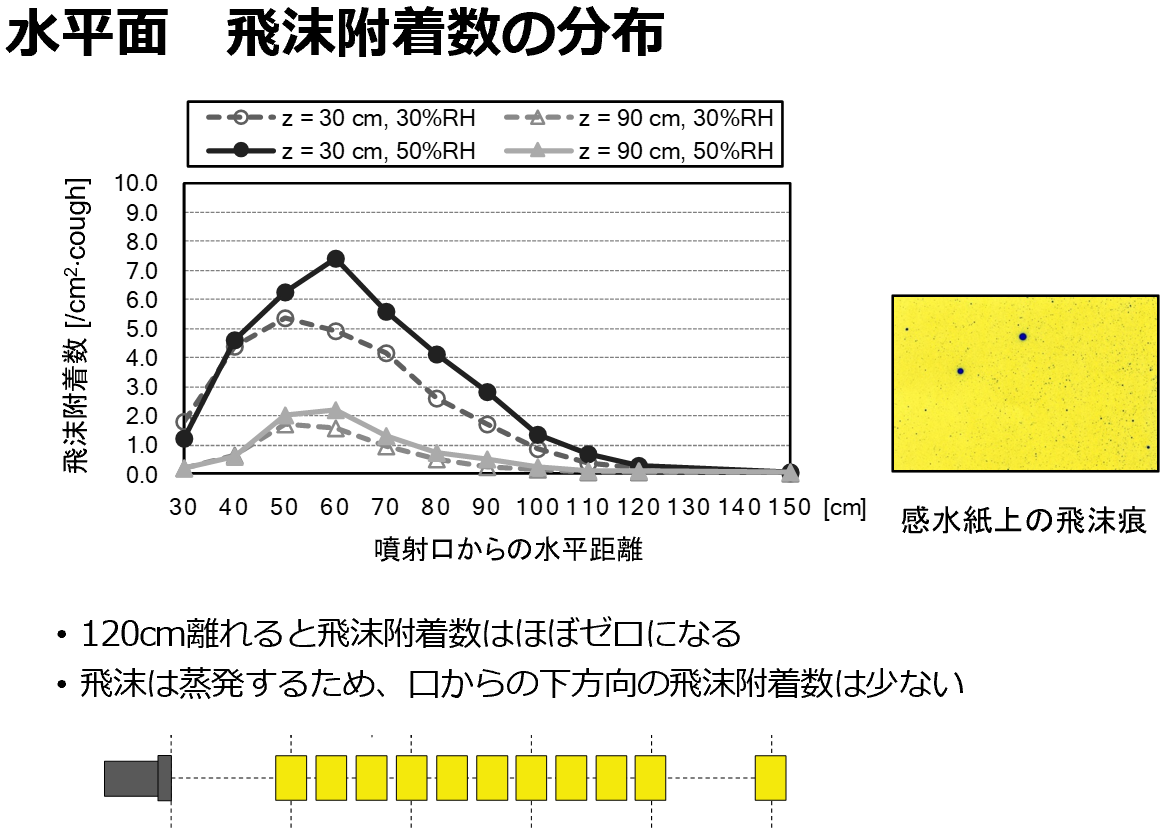 |
空気中・表面での生存期間
2020年3月17日に米国国立衛生研究所(National Institutes of Health:NIH)傘下の米国立アレルギー感染症研究所(NIAID)が、SARS-CoV-2のエアロゾル化に関する研究結果を明らかにしている[7]。飛沫とは異なり、限定空間内で一定時間浮遊すること、SARS-CoV-2がエアロゾル化した後、空中での生存時間は数時間程度(実験は3時間しか行われていない)と報告されている。同報告では、プラスチックの表面、ステンレスの表面では2~3日間、ボール紙の表面では24時間、銅の表面では4時間であると報告している。ただし、時間の経過とともに指数関数的に減少する。
環境表面から空気中への再飛散はほとんどない。
本論文には実験系が人工的であり、実際の状況とは異なるのではないかとの批判もある。
病院の空気中での事例
病院の空気中のサンプルからSARS-CoV-2が見つかったという報告も散見している。
武漢にある病院の病棟と集中治療室(ICU)を対象とした測定の結果、ICUでの汚染が大きかった。SARS-CoV-2は、床、コンピュータのマウス、ごみ箱および病床手摺りの表面に広く分配し、患者から4m離れた空気中から検出された[8]。
ネブラスカ大学オマハ校の医療センターの報告によれば、トイレ、空気中のサンプルからもSARS-CoV-2が見つかったとしている。飛沫感染、直接接触感染以外の間接接触感染、空気感染にも気をつけるように述べている[9]。
シンガポール病院感染隔離病室の測定では、室内空気サンプルのSARS-CoV-2活性は確認できなかったが、排気口表面から採取したサンプルには活性があった[10]。この結果は空気中にSARS-CoV-2が存在していた可能性を示唆する。感染病室の換気回数は、12回/時であるため,空気中に存在しても換気によって希釈され,検出下限以下になっていたと推察される。
感染した患者のいる3病室の2つから空気中のサンプルからSARS-CoV-2が検出されたという報告がある[11]。
以上、様々な未確定な部分が多いが、ただ、十分な換気はSARS-CoV-2空中濃度の低減に寄与することは確かである。一般的に日本の感染隔離病室でも12回/時の換気が行われている。
ダイヤモンド・プリンセス号、レストランの事例
ダイヤモンド・プリンセスクルーズについて、国立感染症研究の報告によれば、同クルーズの諸表面と空中のSARS-CoV-2の調査結果から、空気感染を示唆する証拠は得られなかったが、廊下天井排気口からSARS-CoV-2 RNAが検出されており,特殊な環境でウイルスが遠方まで浮遊する可能性について更なる検討が必要であるとしている[12]。この結果から十分な換気はSARS-CoV-2空中濃度の低減に寄与する事もわかっている。
なお、広州のレストランで3家族10人が感染した事例も報告されているが、この事例では室内気流の方向と飛沫感染が一致していた[13]。そして、この事例からレストランによる感染拡大を防ぐには、テーブルの間隔を空けることと換気量を増やすことを推奨するとの知見が得られている。
また、この結果は、香港の研究者による数値流体解析(CFD)によっても確認されている【図表3】[14]。
| 図表3 |
| 広州レストランの感染者と気流 |
| 香港大学Yuguo Li教授グループによる広州レストランの感染に関する気流解析。換気の悪い広州のレストランで感染クラスターが確認され公表されている[13]。この状況の気流解析を行っている[14]。中央部の赤い咳をしているのが、感染者その人から赤い人たちがレストランで感染した。1~2m以上離れていたことから、その咳が空調気流により室内に飛沫、飛沫核が拡散して感染したと推測されている。しかしながら、同じレストランの遠くの人は空気感染していない。3密の危険を示すものである。香港大学Yuguo Li教授グループは、アモイガーデンにおける感染経路を解明したことでもよく知られている[15]。 |
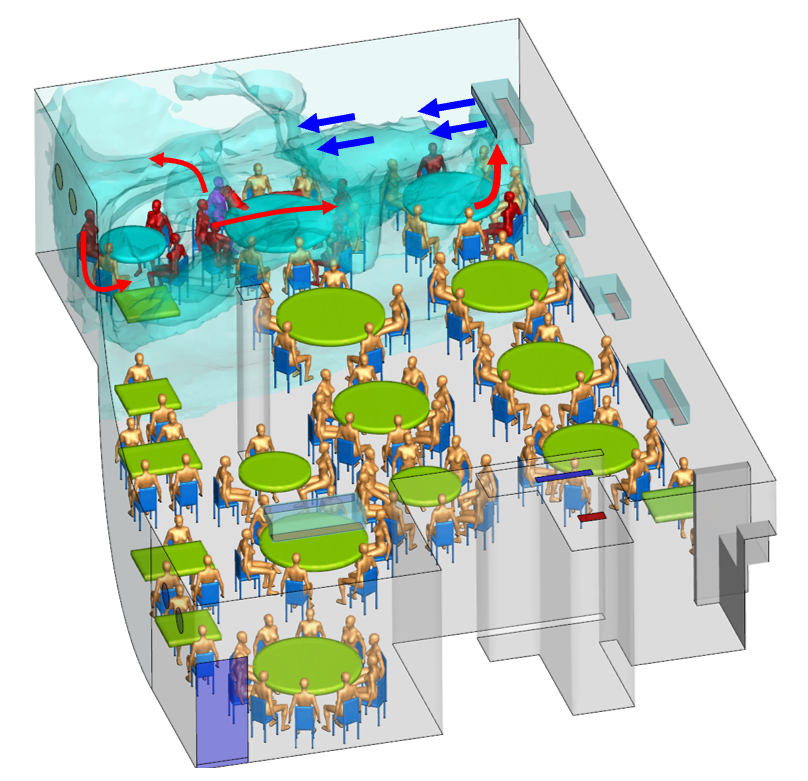 |
| 図:香港大学Yuguo Li教授グループ提供 |
トイレからの飛沫
なお、新型コロナウイルス感染症と同じコロナウイルス感染症であるSARSではトイレの飛沫が感染源となった可能性が示唆されている[15]。
新型コロナウイルス感染症に関しても、中国グループの研究よると、rRT-PCRを使用して、SARS-CoV-2に感染した73人の入院患者の便中のウイルスRNAを試験した結果、患者の53%が便でRNAの陽性を示した。SARS-COv-2が気道で検出不可能なレベルに減少した後でも、患者の23%は糞便中に陽性のままであった報告している[16]。論文は、査読後Gastroenterologyに掲載されている。
シンガポール病院感染隔離病室の3 名の患者の測定では、トイレのドアハンドル、便器、洗面内で採取したサンプルからRT-PCRによってウイルスが検出されたとされている[10]。
5/3に公開された国立感染症研究所の「ダイヤモンド・プリンセス号環境検査に関する報告(要旨)」においても、必ずしも便中からではないが、浴室内トイレ床から検出されている[12]。
便経由の感染の証拠は今のところないが、感染者が排便して洗浄する際に感染性のエアロゾルが発生し、室内を汚染すること、室内を漏れ出てエアロゾルによる感染を引き起こす可能性がある。
換気方式
窓開け換気は理解しやすいものの、多くの現代的な建築物では空気調和設備や機械換気システムが利用されている。
よく間違えられるのが、換気回数という用語である。換気回数2回/時は1時間に2度窓を開けることではない。換気回数とは1時間に部屋に入る外気量(立米)を室容積(立米)で割ったものである。換気回数は室内の空気の入れ替わりのスピードを表す指標である。つまり換気回数が大きいほど、汚れた室内の空気を外気で希釈し、速く入れ替えることができる。
窓の開かない部屋などでも機械換気を利用することで換気を行うことは可能である。感染症隔離病室などがその例である。オフィスビルなどでは、換気が可能な空調設備で室内環境が維持されている。通常は省エネルギーを考えて必要な換気量を満たすように運転されている。外気を多く取り入れると冷暖房効率は悪くなるが、業務に支障がない範囲で、外気取入量を増やすなどの対策を講じることは可能である[17]。
厚生労働省は、商業施設等における「換気の悪い密閉空間」を改善するための換気について、を公表している[18]。具体的な換気対策として機械換気による場合は,一人当たり 30m3/h の換気量が確保されていれば、感染を確実に予防できるとはいえないものの、換気の悪い密閉空間には当たらないとしている。
病院の待合室などでも同様のことがいえる。CO2濃度制御がある建物の換気設備は、室内CO2の設定値を下げると換気量を増加させることができる。
通常の家庭用エアコンやパッケージエアコンは空気を循環させるだけで、換気を行っていない。エアコンをONにしたから大丈夫という訳ではない。エアコンだけの部屋では窓開け換気や設置されている場合には換気システムの運転を行うことが推奨される。
エアフィルタ、空気清浄機、UV
一般的なポータブル空気清浄機[19]では、通過する空気量が換気量に比較して少ないことから部屋全体に対して新型コロナウイルス対策に充分効果があるかどうかは不明である。利用する際には人の近くに設置することなどが必要となる。欧州暖房換気空調協会(RHEVA)が公表しているガイドラインでも、空気清浄機には幅があり、それだけに頼るのではなく通常の換気を行うことが推奨されている。一部の空気清浄機に関しては消費者庁からその効果に関して注意喚起が行われている[20]。
小さな部屋や窓開け換気が出来ない部屋で用いる場合には、フィルタ式の空気清浄機が勧められる。
エアフィルタは様々なメカニズムで浮遊粒子を捕集する。大きさが0.050–0.2μm程度のSARS-CoV-2も捕集が可能である。感染病室では極めて効率の高いHEPAフィルタが使用されている。オフィスビルには一般的に中性能エアフィルタが使用されている。室内空気の循環によりエアロゾルが徐々に捕集され、室内濃度が低下する。
米国では空調ダクト内にUVGI(紫外線発生装置)を入れ、微生物などを殺菌している事例が多くあるが、我が国では採用事例は非常に少ない[21]。
主要な参考文献・ガイドライン
- 空気調和・衛生工学会、日本建築学会:新型コロナウイルス感染症制御における「換気」に関して緊急会長談話 http://www.shasej.org/recommendation/shase_COVID20200323.pdf(2020年5月11日閲覧)
- 日本建築学会、空気調和・衛生工学会:新型コロナウイルス感染症制御における「換気」に関して「換気」に関するQ&A https://www.aij.or.jp/jpn/databox/2020/200330.pdf(2020年5月11日閲覧)
- 空気調和・衛生工学会:新型コロナウイルス感染対策としての空調設備を中心とした設備の運用について http://www.shasej.org/recommendation/Operation_of_air-conditioning_equipment_ and_other_facilities20200407.pdf(2020年5月11日閲覧)
- RHEVA, COVID-19 Guidance https://www.rehva.eu/activities/covid-19-guidance(2020年3月21日閲覧)
- L. J. Schoen, Guidance for Building Operations During the COVID-19 Pandemic, ASHRAE https://www.ashrae.org/news/ashraejournal/guidance-for-building-operations-during-the-covid-19-pandemic (2020年5月11日閲覧)
- ASHRAE, Pandemic COVID-19 and Airborne Transmission, April 17, 2020 https://www.ashrae.org/file%20library/technical%20resources/covid-19/eiband-airbornetransmission.pdf (2020年5月11日閲覧)
[引用文献]
- 新型コロナウイルス感染症対策専門家会議:新型コロナウイルス感染症対策の見解(2020年3月9日) https://www.mhlw.go.jp/content/10900000/000606000.pdf(2020年5月10日閲覧)
- Hiroshi Nishiura, et al., Closed environments facilitate secondary transmission of coronavirus disease 2019 (COVID-19). https://doi.org/10.1101/2020.02.28.20029272 (2020年5月11日閲覧)
- Is the Coronavirus airborne? Experts can’t agree, Nature, Vol 580, 9 April 2020. https://www.nature.com/articles/d41586-020-00974-w (2020年5月11日閲覧)
- N. Chen, et al., Epidemiological and clinical characteristics of 99 cases of 2019 novel coronavirus pneumonia in Wuhan, China: a descriptive study. Lancet, 395: 507-513., 2020. https://doi.org/10.1016/S0140-6736(20)30211-7
- W.G. Lindsley, et al., Quantity and size distribution of cough-generated aerosol particles produced by influenza patients during and after illness. J Occup Environ Hyg. 2012;9(7):443-9. http://doi.org/ 10.1080/15459624.2012.684582
- 尾方壮行、市川真帆、堤仁美、有賀隆男、堀賢、田辺新一、模擬咳発生装置による飛沫沈着量分布の測定、日本建築学会環境系論文集、Vol.83、No.743、pp.57-64、2018 doi.org/10.3130/aije.83.57
- Neeltje van Doremalen, Trenton Bushmaker, Dylan H. Morris, et al.:Aerosol and Surface Stability of SARS-CoV-2 as Compared with SARS-CoV-1,THE NEW ENGLAND JOURNAL OF MEDICINE, March 17, 2020. http://www.nejm.org/doi/full/10.1056/NEJMc2004973
- Z.-D. Guo, et al.: Aerosol and Surface Distribution of Severe Acute Respiratory Syndrome Coronavirus 2 in Hospital Wards, Wuhan, China, 2020, Emerging Infectious Diseases, Vol.26, No.7, July 2020. https://doi.org/10.3201/eid2607.200885
- J. L. Santarpia, et al., Transmission Potential of SARS-CoV-2 in Viral Shedding Observed at the University of Nebraska Medical Center, 2020. https://doi.org/10.1101/2020.03.23.20039446
- Sean Wei Xiang, Yian Kim Tan, Po Ying Chia, et al.:Air, Surface Environmental, and Personal Protective Equipment Contamination by Severe Acute Respiratory Syndrome Coronavirus 2 (SARS-CoV-2) From a Symptomatic Patient, JAMA Research Letter, March 4, 2020. http://jamanetwork.com/journals/jama/fullarticle/2762692
- P. Y. Chia, K. K.Coleman, Y. K.Tan, et al., Detection of Air and Surface Contamination by Severe Acute Respiratory Syndrome Coronavirus 2 (SARS-CoV-2) in Hospital Rooms of Infected Patients, medRxiv, April 9, 2020. https://doi.org/10.1101/2020.03.29.20046557
- 国立感染症研究所、ダイヤモンド・プリンセス号環境検査に関する報告(要旨) https://www.niid.go.jp/niid/ja/diseases/ka/corona-virus/2019-ncov/2484-idsc/9597-covid19-19.html(2020年5月11日閲覧)
- J. Lu, et al., COVID-19 Outbreak Associated with Air Conditioning in Restaurant, Guangzhou, China, 2020, Emerg Infect Dis. 2020 Jul. https://doi.org/10.3201/eid2607.200764
- Y. Li, et al., Running title: Aerosol transmission of SARS-CoV-2, Evidence for probable aerosol transmission of SARS-CoV-2 in a poorly ventilated restaurant. https://doi.org/10.1101/2020.04.16.20067728(2020年5月11日閲覧)
- T. S. Ignatius, et al., Evidence of Airborne Transmission of the Severe Acute Respiratory Syndrome Virus. The NEW ENGLAND JOURNAL of MEDICINE, 350;17, pp.1731-1739, 2004. https://doi.org/10.1056/NEJMoa032867
- F. Xiao, et al., Evidence for Gastrointestinal Infection of SARS-CoV-2. Gastroenterology, 158, pp.1831–1833, 2020. https://doi.org/10.1053/j.gastro.2020.02.055
- 空気調和・衛生工学会:新型コロナウイルス感染対策としての空調設備を中心とした設備の運用について http://www.shasej.org/recommendation/Operation_of_air-conditioning_equipment_ and_other_facilities20200407.pdf(2020年5月11日閲覧)
- 厚生労働省:商業施設等における「換気の悪い密閉空間」を改善するための換気について(2020年3月20日) https://www.mhlw.go.jp/content/10900000/000616069.pdf(2020年5月11日閲覧)
- 西村秀一:高性能の空中浮遊インフルエンザウイルス不活化を謳う市販各種電気製品の性能評価、感染症学雑誌、第85巻、第5号、pp.537-539, 2011
- 消費者庁:新型コロナウイルスに対する予防効果を標ぼうする商品の表示に関する改善要請等及び一般消費者への注意喚起について、2020年3月10日 https://www.caa.go.jp/notice/assets/200310_1100_representation_cms214_01.pdf(2020年5月11日閲覧)
- 成旻起、加藤信介、田中堤子、UR-UVGIの殺菌性能評価方法 第1報)室内気流と紫外線強度の連成解析による紫外線照射量の評価方法に関して、日本建築学会環境系論文集2009 年 74 巻 639 号 pp.621-627. https://doi.org/10.3130/aije.74.621
