スウェーデンの対新型コロナウイルス政策
| 宮川 絢子 | カロリンスカ大学病院 泌尿器外科 シニアコンサルタント |
| COI: | なし |
- スウェーデンは、都市閉鎖(ロックダウン)は長期間持続不可能であるだけでなく、エビデンスがないとして、ロックダウンをしない独自の新型コロナウイルス感染症対策を行い、世界の注目を集めた。「集団免疫獲得を目指している」と非難されることが多かったが、スウェーデンが集団免疫獲得を目指したことはない。
- 実際には、数々の規制があり、国民はその規制に従って行動したため、部分的ロックダウンであると言える。現在、スウェーデンの人口10万人あたりの死亡者数は、世界でも13位程度と高い。死亡者数が増えてしまった背景には、スウェーデンの介護システムが抱えていた脆弱性があり、今後、調査の上、改善されることになっている。
- スウェーデンは人口当たりの病床数は、OECD諸国の中でも少ない方であるが、大病院はほとんど国立であり、コロナ禍においては中央主導で感染症病床を上限なく増やすことができた。
- 首都ストックホルムでは、最も多くの感染者および犠牲者を出してきた。ストックホルム圏の大病院は役割を分担し、新型コロナウイルス治療を担当する病院が決められた。新型コロナウイルス治療を担当しない大病院へは、担当する大病院から通常診療の患者が委託された。
- スウェーデンでは、パーソナルナンバーが浸透しており、医療に関する統計も非常に正確である。第1波が収束するまで、PCR陽性診断時から30日以内の死亡は、直接死因でなくても新型コロナ感染死として数えられた。またPCR検査が陽性でなくとも、臨床的に感染が疑われる場合も新型コロナ感染死として扱われた。したがってスウェーデンの新型コロナ感染による死者数は、過大評価されていると考えられる。
(1)これまでのスウェーデンの歩み
スウェーデンにおける第一例目は、1月下旬であった。武漢から帰国した20代の女性であり単発であった。2例目はそれから1ヶ月後の2月下旬に認められ、3月に入り感染が拡大した【図1】。同じ北欧諸国であるノルウエー、フィンランド、デンマークも同時期の2月下旬に第一例目を記録した。いずれも中国やイタリアからの帰国者であった。
| 図1 |
| 感染者(陽性者)数推移(公衆衛生庁HPより) |
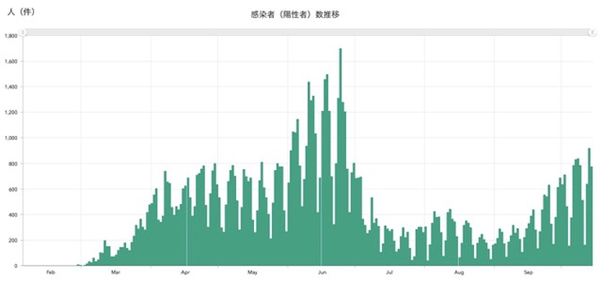 |
スウェーデンには、スポーツウイークと称し、2月に学校が1週間お休みになる期間がある。時期は各地方自治体によって異なり、2020年では第7週から第10週のいずれか1週間である。スウェーデン人に人気の旅行先は、既に感染が拡大していた北イタリアへのスキー旅行や、イギリス、アメリカ、あるいは、寒いスウェーデンから暖かい国への旅行である。ストックホルムのスポーツウイークは第9週(2月24日から28日)であり、この週には多くのスウェーデン人が海外へ出かけた。ストックホルムのスポーツウイークが終わって1週間後には、あっという間に新たな感染者は50人以上となった。その感染者の全てが北イタリアからの帰国者であったが、その後、アメリカ、イギリス、オーストリアからの帰国者にも発生するようになった。WHOがパンデミックを宣言した3月11日には、スウェーデンでは既に感染が拡大しており、他の北欧諸国ではそうではなかった。とかく比較されるスウェーデン以外の北欧諸国とスウェーデンとの差は、スウェーデン独自のスポーツウイークが原因であったとも言える。スポーツウイークにはおよそ100万人が国外へ旅行に出かけたのであるから、その影響は小さくない[1]。スポーツウイークを機に、感染があっという間に広がったため、スウェーデンでは早期に感染追跡を断念し、PCR検査は入院が必要な中等症以上の患者に限って行うようになった。
スウェーデンでは、都市閉鎖(ロックダウン)にはエビデンスがないとして、行わなかった。また、ロックダウンには大きな副作用があり、長期に持続可能な政策ではないとした。一方、憲法が「国民の移動の自由」を謳っているため[2]、国が移動に規制を加えることになるロックダウンを行うことは不可能であった。そこで、リスクグループを隔離し、国民はソシアルデイスタンスを取ることで感染のスピードを抑え、医療崩壊を来さないことを目標とした。医療機関では3月12日から面会禁止となった。ソシアルデイスタンスを2メートル取ること、手を洗うことを徹底するよう周知された。3月12日から500人以上が集まるイベントは禁止となり、その後さらに、50人まで縮小された。レストランは着席のみで、1.5メートルの間隔が推奨された。
学校については、保育園、小中学校は閉鎖せず、高校以上は遠隔授業とした。子供は感染しにくい、感染しても重症化しない、感染拡大の原因とはならないという判断と、閉鎖すると、医療従事者の約10%に当たる4万3千人が勤務できなくなると試算され、そうなれば医療現場を維持することが難しいとの予測からである。しかしながら、感染拡大がコントロールできなかった場合に備え、学校閉鎖に必要な法整備が行われ、その場合に、エッセンシャルワーカーは学童保育を受けられるよう準備されていた。スウェーデンにおいて、子供達が登校を含め、通常の生活ができる権利は重視されている。家庭環境が恵まれない子供たちにとっては、学校がセーフテイーネットでもあり、学校を閉鎖することはできる限り回避したかったのである。よって、学校は閉鎖しないが、少しでも風邪症状があれば欠席という措置が取られた。職場でも症状が少しでもあれば欠勤することが義務付けられ、社会保険事務所から傷病手当が給付される傷病休暇は14日までであれば医師の診断書なしで取れることとなった(それまでは7日間までで、1日目は給付無し)。
医療資源の拡大も精力的に行われた。新型コロナ感染者用の病棟やICUの拡大が急ピッチで進み、ストックホルム県内に600床の野戦病院が建設された。県内の大病院の役割分担が行われ、新型コロナ治療病院から非治療病院へ通常診療の委託が行われた。治療病院では通常診療の規模の縮小が行われた。3月29日から50人以上の集会が禁止となった。4月より介護施設への訪問が禁止になった(これは、10月1日から解禁になっている)。マスクは一貫して推奨されていない。マスクに関するエビデンスははっきりしておらず、マスクをすることで油断し、ソシアルデイスタンスを取らなくなったら本末転倒であるというのが当局の考えである。しかしながら、感染が再拡大すれば、限定した環境でマスクを推奨する可能性もあると含みを持たせている。このように、実際には、国民の生活には各種の制限ができたため、スウェーデンでは、「部分的ロックダウンが現在まで継続している。」と言って良い。
ロックダウンをしない政策を取ったことで、スウェーデンは「集団免疫獲得を目指している。」と非難されることが多かったが、スウェーデンが集団免疫獲得を目指したことはない。
(2)専門家グループへの信頼
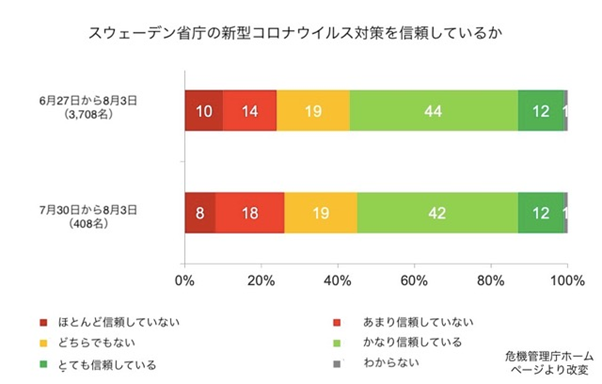
スウェーデンでは一般に国民の政治家や専門家グループへの信頼は厚い【図2】。また、憲法により保証された省庁などの専門家グループの独立性は非常に高い。新型コロナウイルス感染対策に関しては、公衆衛生庁の専門家が指揮を取ることが感染症法で定められており、政治の介入は許されない[3]。
| 図2 |
| スウェーデン 省庁の新型コロナウイルス対策を信頼しているか(危機管理庁HPより) |
 |
第一波が収束してしばらくするまで、毎日14時から、公衆衛生庁、社会庁、危機管理庁、学校庁など、関連省庁の代表が合同記者会見を開いていた。記者会見では、感染現況につき最新データを示しながら解説し、今後の対応を説明する。その後、時間無制限で質問を受ける。海外の記者も出席して英語で質問を行ったり、出席できない記者がオンラインで質問をしたりすることも可能である。ほとんどのローデータは、省庁のホームページから誰でも閲覧が可能である。このように、徹底した情報の透明性が、国民の中央への信頼感の基礎となっている。他の国のように、ロックダウンに代表される規制と緩和―ハンマーとダンスを繰り返さず、常に同じ政策を貫いていることは、国民の不安感を軽減していると考えられる。
(3)スウェーデンの医療システム:アクセス制限とエビデンスに基づいた医療
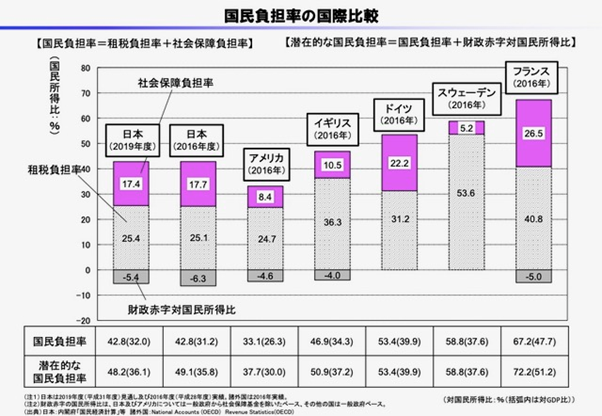
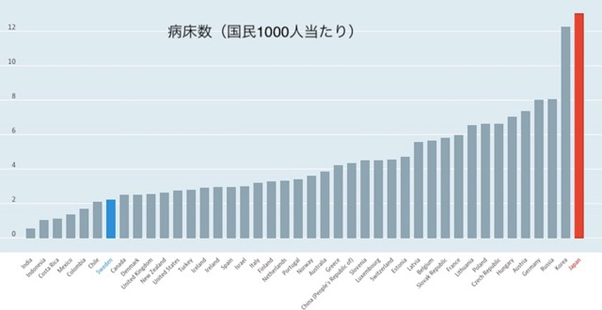
スウェーデンは国民皆保険である。国民負担率は58.8%と日本の42.8%より高いが、社会保障負担率は5.2%と日本(17.4%)の3分の1以下であり【図3】、日本のように健康保険から排除される国民はおらず、低額の自己負担で最新の医療を受けることができる。外来受診の自己負担限度額は1,150クローネ(約1万3,000円)、外来処方薬は2,350クローネ(約2万8,000円)、計3,500クローネ(約4万円)。入院治療は日額100クローネ(約1,200円)の負担である。難民や生活保護者であっても自己負担が発生する。人口当たりの病床数は、OECD諸国の中でも少ない方であるが【図4】、大病院はほとんど国立であり、コロナ禍においては中央主導で感染症病床を上限なく増やすことができた。
| 図3 |
| 国民負担率の国際比較(厚生労働省HPより) |
 |
| 図4 |
| OECD諸国の病床数(国民1000人当たり)比較(OECD HPより) |
 |
CTやMRIの人口当たりの台数も少なく【図5】、世界一多い日本の対極にある。病床数が少ないため、入院日数も少ない【図6】。限られた医療資源を有効に利用するとともに、最先端の医療を国民に平等に提供するために、アクセスが制限されている。国民は救急診療を除き、まず家庭医を受診し、必要があれば家庭医が専門医へ紹介する。紹介状なしに専門医を受診することは原則不可能である。治療法の決定にはエビデンスが重視され、エビデンスのない治療はしない。効果が非常に低いと考えられる治療は適応されない。これは、悪性疾患の終末期や、高齢者の治療で特に目立っている。通常時から、救うことのできる命を救い、救うことのできない命には資源を使わないのがスウェーデンの医療現場である。
| 図5 |
| OECD諸国のCT台数(国民100万人当たり)比較(OECD HPより) |
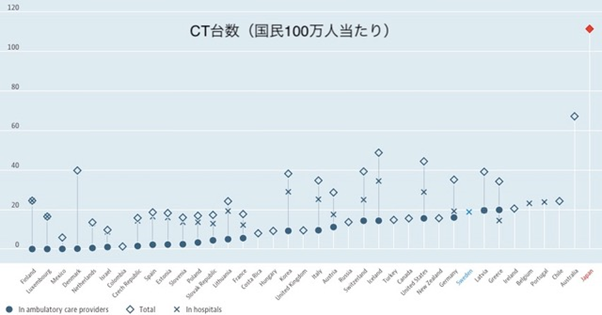 |
| 図6 |
| OECD諸国の入院日数比較(OECD HPより) |
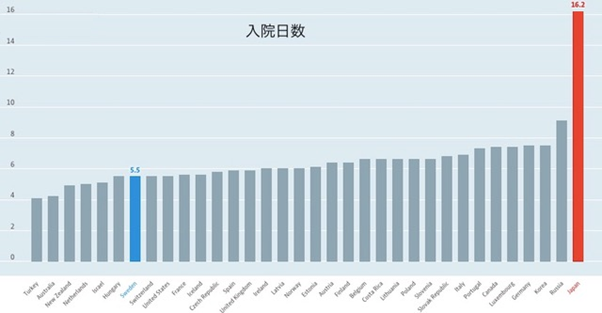 |
(4)スウェーデンの医療現場
首都、ストックホルムでは、最も多くの感染者および犠牲者を出してきた。ストックホルム圏の大病院は役割分担を行い、新型コロナウイルス治療を担当する病院が決められた。新型コロナウイルス治療を担当しない大病院へは、担当する大病院から通常診療の患者さんが委託された。例えば、ストックホルムのカロリンスカ大学病院は、ストックホルムでの入院感染者の40%を受け入れ治療を行ったが、乳癌や難易度の低い前立腺癌の手術は、市内の他の病院へ委託した。また、抗癌剤治療センターも他の病院へ移動した。3月から、ICUやECMO病床を増床し、通常の5倍程度までになった。国全体でもICUベッドは通常期の2倍まで拡大された。また、ICU治療が必要のない中等度症状の患者用ベッドも段階的に増やした。それとともに、ICU治療に携わる医師、看護師を配置換えで増員し、220%の給与をインセンテイブとした。4月に感染がピークを迎えるまで、一般病棟が次々と新型コロナ治療病棟となり、最も多い時で500名近くの感染者、うち150名がICUに入院していた。病床数はおよそ1600床であり、ピーク時にはその3分の1が新型コロナ感染症の患者であったことになる。通常業務はかなり縮小されたが、その中でも、外傷患者や、難度の高い手術は並行して行われていた。
国内の全てのICUベッドの空床状況は中央で管理されている[5]。救急車が患者を搬送すべき病院は常に調整され、また、地方自治体の枠を越え、ICU治療が必要な重症者が最もICUベッドの多いカロリンスカ大学病院へ数十名の単位で搬送されてきた。増床されたICUが満床となることはなかったが、ICU入室に当たってのトリアージは常になされていた。社会庁からの通達されたトリアージの概略を受け、カロリンスカ大学病院では、80歳以上(生物学的年齢)の患者、70歳代で1つ以上の臓器障害を有する患者、60歳代で2つ以上の臓器障害を有する患者はICU治療の適応外とした。満床でないにもかかわらずトリアージが行われたことで批判もあったが、実際、ICUで働くスタッフの多くは、急遽教育された不慣れなスタッフでもあり、ICUを満床とすることは事実上難しかったと思われるし、新型コロナ感染におけるICU治療は長期間にわたるため、常に空床がなければ、次々に入院する患者に対応できず、救える命が救えないことにもなりかねなかったと考えられる。
ICU入室におけるトリアージに対する批判は、後に述べる介護施設での感染者への対応に対する批判ほど大きくはなかった。スウェーデンでは、通常からある程度ICUへの入室でトリアージが行われている。スウェーデンのICUのベッド数は通常から十分であるとはいえない。夏季休暇期間中など、スタッフの数が減る時期には、受け入れる患者数も減らされる。ベッドが不足した時には、トリアージがなされる。また、空床があるときでも、予後が著しく悪いことがはっきりしている場合は、ICU受け入れは拒否される。これは、年齢で線を引かれるのではなく、医学的に判断された予後で純粋に判断される。若い患者でも、癌の終末期で予後が短い患者は入室できない。逆に、救える患者には徹底的に医療資源を投入する。新型コロナ治療では、ECMOで100日以上治療を受けた患者もいたようである。治療方針は、延命治療も含めて決定権は医師にあり、エビデンスに基づいた決定がなされる。エビデンスのない治療を患者や家族が望んだとしても、それを受け入れることはない。限りある医療資源を有効に利用し、公平に分配するために、普段からエビデンスに基づき、「救える命を救う」方針が徹底されており、国民のコンセンサスも得られている。
(5)増えた死亡者
スウェーデンの人口10万人あたりの死亡者数は、世界でも13位程度と高い。死亡者が多かったことで、スウェーデンのロックダウンをしない政策は批判を浴びることになったが、ロックダウンをしなかったことが死亡者数を押し上げた原因ではないと当局は分析している。
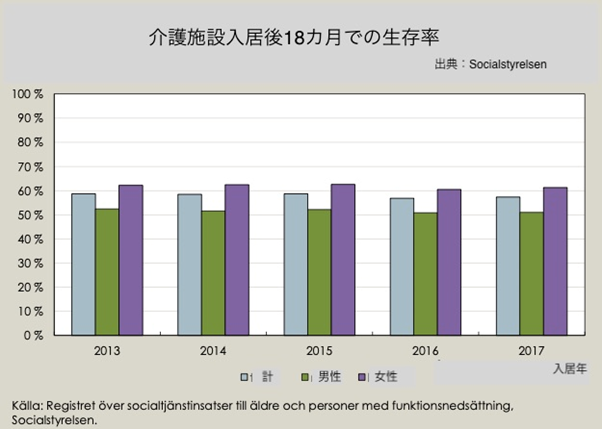
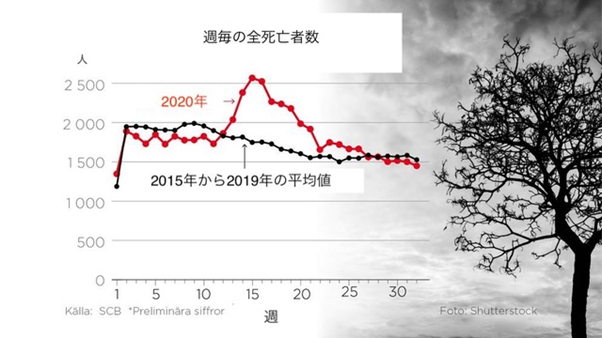
死亡者における、高齢者の割合は非常に高く、およそ90%は70歳以上の高齢者である【図7】。70歳以上の死亡者のうち、50%は介護施設に居住していた【図8】。スウェーデンの介護施設には通常、自宅で生活できなくなった症状の重い高齢者が入居する。半数が認知症を有し、それ以外の多くも何らかの疾病を有する人が多い。入居後20%が1ヶ月以内に死亡し、入居後18カ月では約40%が死亡する【図9】。つまり、介護施設の入居者はもともと予後の短い重症者が多いという背景から、介護施設での感染者の多くは病院へ搬送されることがなく、感染者の約30%が亡くなった。もともと予後の短い重症の高齢者の死亡が数ヶ月前倒しになったとする見方もある。また、2019年から2020年の冬は記録的な暖冬であったが、この間、超過死亡はマイナスであった【図10】。つまり、通常であれば、冬にインフルエンザなどで命を落とすはずだった高齢者の死亡が後ろ倒しとなり、新型コロナ感染により亡くなったため、より多くの死亡者を記録したとも考えられている。
| 図7 |
| 年齢別・性別死者数(2020年10月12日までの集計分、社会庁HPより) |
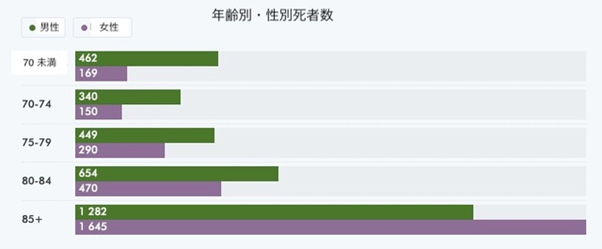 |
| 図8 |
| 介護サービス別(年齢別)死者数(2020年10月12日までの集計分、社会庁HPより) |
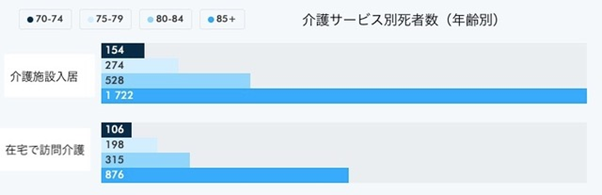 |
| 図9 |
| 介護施設入居後18ヶ月での生存率(社会庁HPより) |
 |
| 図10 |
| 週毎の全死亡者数(Svenska Dagbladet HPより) |
 |
それでは、なぜ、介護施設でクラスターが多発し、多くの犠牲者を出してしまったのだろうか。それは、前述した通り、ロックダウンをしないという政策が原因ではなく、スウェーデンの介護施設事情を理解する必要がある。
スウェーデンでは、医療と介護は別々の地方自治体が管轄している。医療は全国に21つある県であり、介護は290市町村である。1992年に行われたエーデル改革により、介護は市町村の管轄となり、病院での在院日数は短縮されたが、介護と医療の距離が離れることになった。また、民営化も進み、利益重視の施設も増えた。介護施設入居者はもともと予後の短い病気を抱えた高齢者であるにもかかわらず、常駐の医師はおらず、看護師もわずかである。つまり、介護現場で提供される医療の質は良いとは言えない。今回のパンデミックで必要となった酸素吸入設備もないところが多く、酸素ボンベを使用するしかなかった。
スウェーデンでは、労働者の権利が守られている。一度正式雇用すれば、解雇することが難しい。また、正式雇用すれば、雇用者は給与と同額以上の社会保障費を納めなければならず、コストがかかる。よって、コストの低いパートタイマーを多く使っている。介護施設で働くスタッフのおよそ3割程度がパートタイマーであるが、パートタイマーは、傷病手当などの補償がないため、「軽い症状がある時でも自宅待機」という公衆衛生庁からの指針に従わず、勤務を継続することも多かったようである。また、正規雇用者は通常時よりも多く欠勤することになり、その穴を埋めるためにさらにパートタイマーが動員され、悪循環を産んだとも考えられる。
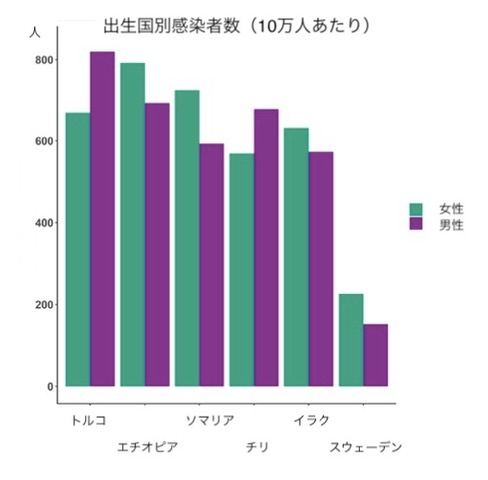
ストックホルムではパンデミックの初期に、一定のコミュニテイーでクラスターが発生した。移民融合がうまく進まず、移民が多く住む地域が複数あるが、その地域でのクラスターである。スウェーデンではほとんどが核家族であるが、移民においては、多世代家族が狭い住居に住むことが多い。また、スウェーデン語のできない移民も多く、パンデミックの初期に情報が移民に伝わりにくかったという事情もあった。出身地別の感染者を見ると、スウェーデン外で生まれた移民の感染者の割合が高い【図11】。介護施設でのパートタイマーの中には、これら移民の労働者も多いため、パートタイマーを介して感染が介護施設に持ち込まれた可能性が示唆されている。
| 図11 |
| 出生国別感染者数(公衆衛生庁HPより) |
 |
介護と医療の距離が遠くなり、連携が不十分であることにより、介護現場にパンデミック対策に必要な医療情報が共有されにくかった。必要なPPEなどの医療資源もなかった。医療の責任を持つ医師は、介護を管轄する市町村の所属ではなく、県の所属であるため、責任の所在も不明であったし、医師は常駐していないため、感染者を施設で直接診察することが難しく、遠隔診断が行われることも多かった。
(6)PCR検査
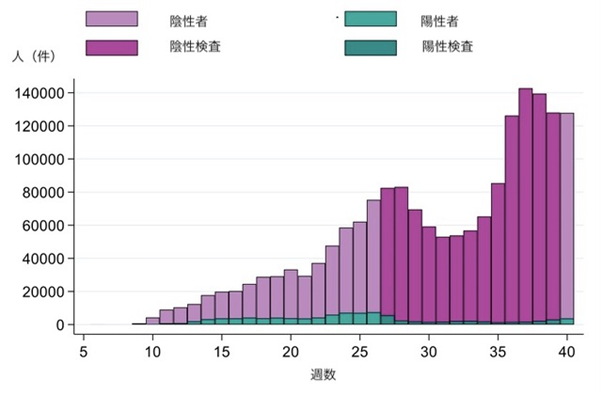
前述した通り、スウェーデンではバンデミック当初に感染が急拡大したため、感染者追跡を早々に諦めたこと、さらに、PCR検査のキャパシテイーも限られていたことより、入院が必要な患者に限って検査を行なっていた。しかし、徐々に検査のキャパシテイーが増大したため、6月下旬より症状のある希望者には全員PCR検査を行うようになり、検査数は急増した【図12】。また、同一人物が複数回行うこともあるため、陽性者数としてではなく陽性検査数として報告されるようになった。
| 図12 |
| 週毎PCR検査数(陽性・陰性別)(公衆衛生庁HPより) |
 |
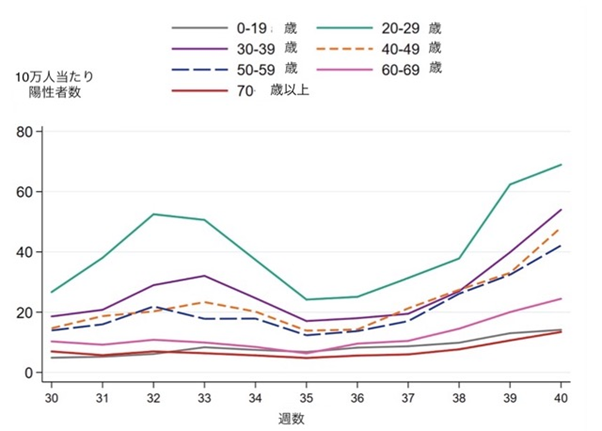
検査数が増えたことに伴い、一時的に陽性検査数は増加したが、8月は陽性検査数も減少した。8月下旬から小中学校に加え高校や大学も対面授業を再開したり、リモートワークが減少、さらに、長期に渡り感染が収束していたことで国民の気が緩んだことなどにより、陽性検査数が増加に転じた【図1】。陽性者は主に20代から50代の若い世代である【図13】。10月からは、家庭内の無症状の濃厚接触者に対しても検査を行い、隔離を開始した。ストックホルムにおけるPCR検査は、ドライブスルー、あるいは、携帯電話からパーソナルナンバーと銀行口座に紐付けされたシステムで本人認証を行い、タクシーが自宅前まで検査キットを配達、自分で検体採取したのち携帯電話で検査キットに添付されたQRコードでキットとパーソナルナンバーを紐付けると、再び、タクシーが回収にくるシステムが採用されている。
| 図13 |
| 年齢別陽性者数(公衆衛生庁HPより) |
 |
(7)スウェーデンの統計
スウェーデンでは、パーソナルナンバーが浸透しており、あらゆる情報がパーソナルナンバーに紐付けされている。そのため、医療に関する統計も非常に正確である。PCR検査で陽性となれば、それは公衆衛生庁へ報告されるし、死亡診断書もデジタル化されており、複数の死因とともに社会庁へ報告される。第1波が収束するまで、PCR陽性診断時から30日以内の死亡は、新型コロナ感染が直接死因でなくても新型コロナ感染死として数えられていたし、PCR検査が陽性でなくとも、臨床的に新型コロナ感染が疑われる場合も新型コロナ感染死として扱われた。つまり、スウェーデンの新型コロナ感染による死者数は、過大評価されていると考えられる。ある地方の検討では、新型コロナ感染による死者とされたもののうち、新型コロナ感染が直接死因であったものは15%にしか過ぎないと報告されており[6]、同様の検討が今後、他の地域でもなされる予定である。
抗体検査も積極的に行われている。7月中旬にストックホルムでは15%から20%の獲得率と発表があり、既に複数の報告から、新型コロナウイルスに対しては抗体による液性免疫だけでなく、カロリンスカ大学からの報告[7]を含め、T細胞を介した細胞性免疫が存在することが明らかとなってきたことを受け、約40%が免疫を獲得し、集団免疫獲得に近いという予測が発表された。しかしながら、その後の抗体獲得率が伸び悩んでいること、ストックホルム市内の新型コロナ治療病院の医療従事者で抗体が獲得された人の18%で4ヶ月後には抗体が消失していたことから[8]、液性免疫の持続期間が長期でない可能性が示された。
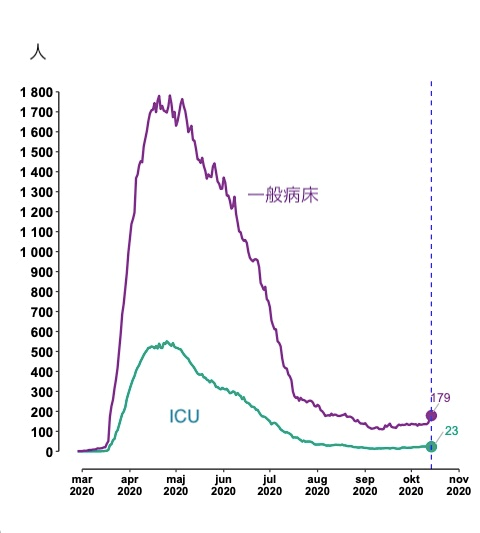
10月に入り、スウェーデンでは他のヨーロッパ諸国同様、陽性者が急増している。50人に制限されていた集会が500人までの制限へ緩和される予定であったが、それも延期された。現在のところ、重症者や死亡者は増加していないが【図14】(2020年10月15日までの集計)、今後感染が拡大を続ければ重症者も増えると予測され、省庁は警戒を強めている。
| 図14 |
| 感染者入院内訳の推移(公衆衛生庁HPより) |
 |
(8)まとめ
スウェーデンは、長期間持続可能なロックダウンをしない独自の新型コロナウイルス感染症対策で、良くも悪くも世界中の注目を集めた。人口あたりの死者数が高くなったこと、「集団免疫獲得を目指した」と誤解されたことで、ロックダウンをした国からの批判を浴びた。実際には、数々の規制があり、国民はその規制に従って行動したため、部分的ロックダウンであると言える。死亡者数が増えてしまった背景には、スウェーデンの介護システムが抱えていた脆弱性があり、今後調査の上、改善されることになっている。未だ、わかっていないことが多い新しいウイルスであり、国毎に異なる事情もあるため、何が正解であるのか判断することは難しいと思われ、スウェーデンだけでなく、全ての国が社会実験をしているに等しいと考えられる。スウェーデンが他国と異なる政策を取っていることで、将来的にこのパンデミック対策を検証する際に、スウェーデンの政策や動向を知ることに大きな意義が出てくるのではないだろうか。
[引用文献]
- https://www.dn.se/nyheter/sverige/johan-carlsson-smittan-kom-in-fran-lander-som-gick-under-var-radar/
- https://www.riksdagen.se/sv/dokument-lagar/dokument/svensk-forfattningssamling/kungorelse-1974152-om-beslutad-ny-regeringsform_sfs-1974-152
- https://www.riksdagen.se/sv/dokument-lagar/dokument/svensk-forfattningssamling/smittskyddslag-2004168_sfs-2004-168
- https://www.mof.go.jp/budget/topics/futanritsu/sy3102b.pdf
- https://www.icuregswe.org/data–resultat/covid-19-i-svensk-intensivvard/
- https://lakartidningen.se/aktuellt/nyheter/2020/08/covid-19-oftast-inte-ensam-orsak-vid-dodsfall-bland-aldre/
- https://www.cell.com/cell/fulltext/S0092-8674(20)31008-4
- https://www.ds.se/jobba-hos-oss/mot-oss/fyra-av-fem-har-antikroppar/
- 公衆衛生庁HP:https://www.folkhalsomyndigheten.se
- 社会庁HP:https://www.socialstyrelsen.se
- 危機管理庁HP:https://www.scb.se
